你是否被以下這些症狀困擾?有時壓力較大、緊張、情緒激動時,或是飲食作息稍微不正常,就容易出現肚子痛、脹氣、脹痛、放屁,肚子還會一直發出奇怪的聲音;常跑廁所,又覺得排便不乾淨,有時拉肚子,有時又變成便祕;但到醫院檢查,數值又都正常,找不出原因。
當反覆出現這些腸道不適症狀,且持續數個月,就有可能是大腸激躁症!
什麼是腸躁症(大腸激躁症)?
大腸激躁症(irritable bowel syndrome),簡稱腸躁症(IBS),屬於功能性異常的腸胃疾病,會反覆出現腹瀉、腹痛、脹氣、放屁、拉肚子、便秘…等腸道問題,慢性且持續。目前還找不出確切病因,但醫界一般認為情緒和壓力是誘發和惡化的因素。
在台灣,每十個人就有1到2個人有這樣的困擾,隨著社會發達,生活步調變快,腸躁症已經逐漸成為現代人的一種文明病,不僅降低工作效率,還嚴重影響生活品質。
腸道益生菌不足,是腸躁症主因之一!
腸道佈滿著複雜密集神經叢,有「第二個大腦」之稱;腸道中的益生菌分布,調節我們對疼痛的反應。研究發現,腸道菌相——也就是腸道中好菌與壞菌的比例分布——可能是影響腸躁症的關鍵因素,除了會造成腸躁、腹脹、腹痛、腹瀉,還有可能影響免疫、過敏與發炎反應。[1]
廣告贊助☒
相較於健康的人,腸躁症病人腸道中的腸桿菌群、大腸桿菌群、擬桿菌等菌種過度生長,而對人體有益的益生菌如乳酸桿菌、雙歧桿菌則較少。腸道細菌過度生長會使碳水化合物發酵,産生過多的二氣化碳、氫氣與甲烷,造成脹氣與排氣的症状。臨床分析也發現,高達84%腸躁症病人有腸道壞菌過度生長的情形。[2]
益生菌除了能抑制腸道中病原菌生長,還能維持腸道黏膜健康,加強腸黏膜的屏障功能,避免細菌、病毒、毒素或進入血液(如:腸漏症),降低發炎、過敏、疼痛、腹脹或腹瀉的機率。因此,「腸道菌失衡」被認為是引燃大腸激躁症(腸躁症)的導火線之一。
腸躁症益生菌、拉肚子益生菌推薦這款
已經有幾項統合分析研究,收集24項臨床試驗(共1793名腸躁症患者)[3]、20項臨床試驗(共1404名腸躁症患者)[4]、19項臨床試驗(共1650名腸躁症患者)[5],統計了益生菌改善腸躁症(IBS)的療效,都表明益生菌組對腸躁症整體症状與腹痛情形有所改善,改善程度達統計上顯著差異。
針對現代人最常見的腸道症狀困擾:腹瀉與腸躁症,全球第一個用於健康食品的嗜酸乳桿菌NCFM®有超過10篇的人體臨床實驗,證實能減輕腸躁症腹痛、腹脹、腹瀉等症狀。值得一提的是,它還獲得世界頂級科學雜誌《自然-醫學》(Nature-Medicine) 認可,被證實能夠減少腸道疼痛,幫助預防和減輕腸躁症(腸易激綜合徵)。[6]
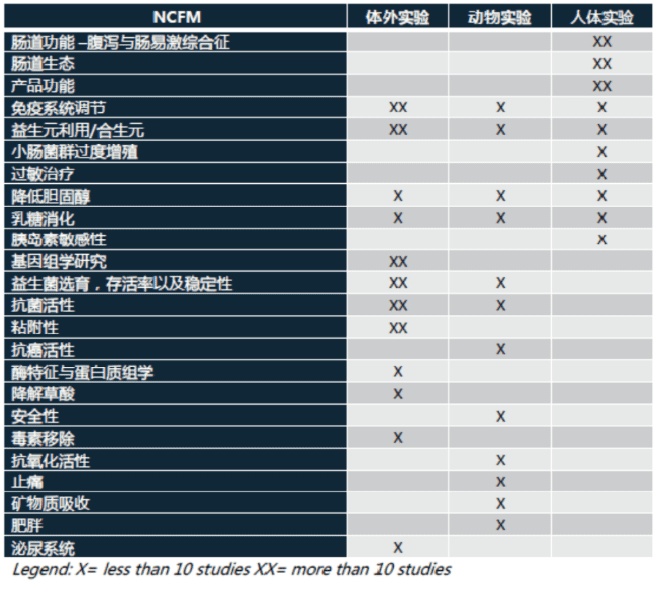
嗜酸乳桿菌NCFM®具有七國多項專利,其中三項美國(US20140242034A1)、加拿大(CA 2702293)、中國(CN101998834A),就是闡述NCFM®和雙歧桿菌Bi-07兩種益生菌組合,可緩解與功能性腸病相關的症狀、腸躁症、功能性腹瀉、腹脹以及其它症狀。
腸躁症肚子痛吃益生菌,不用再吃止痛藥!
腸躁症(IBS)或其他原因造成的肚子痛,通常會使用嗎啡治療。研究顯示益生菌NCFM®能夠具有嗎啡的功效,增加疼痛的閾值,減輕疼痛的感知度。[6]
為什麼NCFM能夠有嗎啡止腹痛的效果呢?動物和人體臨床研究都發現,嗜酸乳桿菌NCFM可透過調節μ-阿片受體(MOR)的表達和活性,降低內臟敏感性,減輕人體腸道痛感,單獨使用益生菌NCFM(2×1010 CFU,連續21天)能更有效的減輕我們對疼痛的感受。[7]
一項2017年最新的研究,將患者隨機分組,其中133名每天補充益生菌膠囊(含 2.5×1010 CFU嗜酸乳桿菌NCFM+乳雙歧桿菌Bi-07),另外126名使用安慰劑。結果發現,使用益生菌的患者肚子痛天數顯著縮短(益生菌組1.99天;安慰劑組2.78天)。[8]
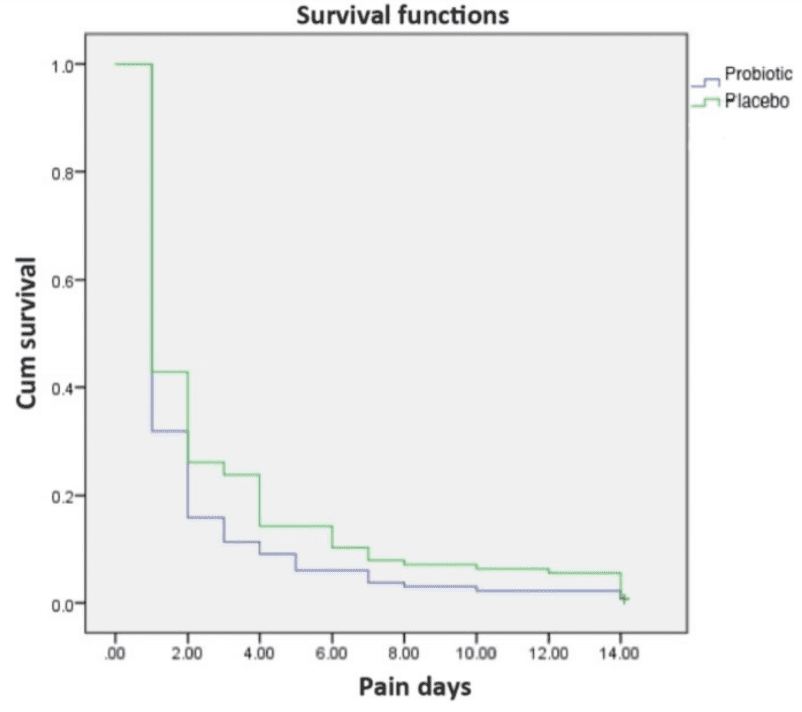
由於益生菌的安全性高且容易取得,是腸躁症患者可以考慮的輔助治療方式,英國國家健康與臨床卓越研究院(National Institute for Health and Clinical Excellence)建議腸躁症患者若使用益生菌療法,除了依建議劑量使用外,治療時間也應至少持續4週並注意副作用的産生。要注意的是,不同種類益生菌對於不同的腸躁症症状效果不同,應選擇補充研究證實較有效的治療菌種,才不會買了各種乳酸菌回家卻吃不出效果,白花冤枉錢。[2]
益生菌延伸閱讀:
- Paula A. Hayes, BSc, Marianne H. Fraher, et al., Irritable Bowel Syndrome: The Role of Food in Pathogenesis and Management. Gastroenterol Hepatol (N Y). 2014 Mar; 10(3): 164–174. [文獻連結]
- 謝昌成、蕭雅尤。益生菌在腸躁症上的應用。家庭醫學與基層醫療,第二十八卷(第二期),43-47。
- Didari T, Mozaffari S, Nikfar S, Abdollahi M. Effectiveness of probiotics in irritable bowel syndrome: Updated systematic review with meta-analysis. World J Gastroenterol. 2015 Mar 14;21(10):3072-84. [文獻連結]
- McFarland LV, Dublin S: Meta-analysis of probiotics for the treatment of irritable bowel syndrome. World J Gastroenterol. 2008; 14:2650-2661. [文獻連結]
- Moayyedi P, Ford AC, Talley NJ et al: The efficacy of probiotics in the treatment of irritable bowel syndrome: a systematic review. Gut. 2010;59:325-32. [文獻連結]
- Rousseaux C et al., Lactobacillus acidophilus modulates intestinal pain and induces opioid and cannabinoid receptors. Nat Med. 2007 Jan;13(1):35-7. [文獻連結]
- Ringel-Kulka, T., Goldsmith, J.R., Carroll, I.M., Barros, S.P., Palsson, O., Jobin, C. and Ringel Y. (2014) Lactobacillus acidophilus NCFM affects colonic mucosal opioid receptor expression in patients with functional abdominal pain – a randomised clinical study. Aliment Pharmacol Ther. doi: 10.1111/apt.12800. [文獻連結]
- D’Souza, B., Slack, T., Wong, S. W., Lam, F., Muhlmann, M., Koestenbauer, J., Dark, J. and Newstead, G. (2015), Randomized controlled trial of probiotics after colonoscopy. ANZ Journal of Surgery. doi: 10.1111/ans.13225 [文獻連結]







